Во избежание повреждений элементов сосудисто-нервного пучка предварительно в его влагалище вводят новокаин с целью "гидравлического разделения тканей", а вскрытие влагалища производят по желобоватому зонду. Перед наложением лигатур артерию тщательно выделяют из окружающей ее соединительной ткани, после чего приступают к перевязке сосуда с помощью лигатурной иглы (рис. 53).
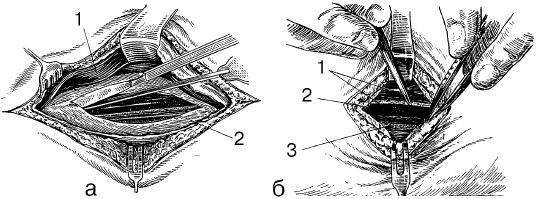
Рис. 53. Вскрытие влагалища сосудисто-нервного пучка по желобоватому зонду (а) и выделение артерии из соединительной ткани (б): 1 – соединительнотканный футляр сосудисто-нервного пучка; 2 – артерия; 3 – нерв (по: Лопухин Ю. М., Молоденков М. Н., 1968).
Лигатурные иглы
Лигатурные иглы могут быть остроконечными и тупоконечными:
• остроконечную иглу применяют при необходимости прокалывания тканей и перевязки артерии вместе с прилежащими тканями единым блоком;
• тупоконечные иглы используют для подведения лигатур под сосуд после выполнения оперативного доступа;
• для удобства фиксации в ладони рукоятка лигатурной иглы имеет уплощенную форму;
• лигатурную иглу удерживают в руке в позиции "смычка" или "столового ножа";
• фиксация инструмента в позиции "писчего пера" приведет к утрате точности движений;
• лигатурная игла Дешана предназначена для лигирования сосудов, расположенных относительно поверхностно;
• с помощью лигатурной иглы Купера перевязывают глубоко расположенные кровеносные сосуды (рис. 54);
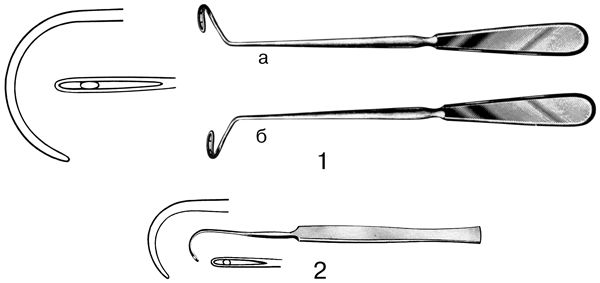
Рис. 54. Лигатурные иглы. 1 – лигатурная игла Дешана: а – левая; б – правая; 2 – лигатурная игла Купера.
• длина лигатуры, заряженной в иглу, должна в 1,5 раза превышать длину инструмента. При этом один конец должен быть длинным, а другой – коротким;
• лигатурную иглу следует начинать подводить под сосуд с наиболее "опасной" стороны – со стороны прилегающей вены, нерва (рис. 55).
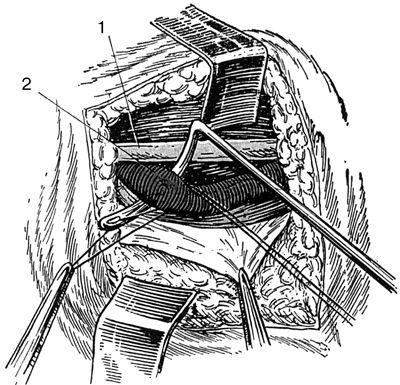
Рис. 55. Начальная фаза подведения лигатурной иглы Дешана под артерию (2) со стороны нерва (1) (по: Лопухин Ю. М., Молоденков М. Н., 1968).
Коллатеральное кровообращение
"Коллатеральное кровообращение" – поступление крови в периферические отделы области по боковым ветвям и их анастомозам после закрытия просвета основного (магистрального) ствола. С учетом временного фактора коллатерали подразделяют на две группы:
1. Предсуществующие (анатомические).
2. Вновь образованные (функциональные).
Анатомические или предсуществующие коллатерали – наиболее крупные ветви, сразу же принимающие на себя функцию выключенной сразу после лигирования или закупорки магистральной артерии (рис. 56).
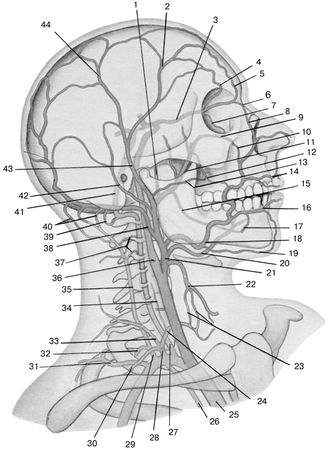
Рис. 56. Артериальное русло головы и шеи (схема) (по: Золотко Ю. Л., 1964). 1 – a. meningea media; 2 – a. temporalis superficialis (ramus frontalis); 3 – a. ophthalmica; 4 – a. supraorbitalis; 5 – a. supratrochlearis; 6 – a. dorsalis nasi; 7 – соединение между a. ophthalmica и a. infraorbitalis; 8 – a. angularis; 9 – a. infraorbitalis; 10 – соединение между a. infraorbitalis и a. tacialis; 11 – a. maxillaris; 12 – соединение между аа. transversa faciei, buccalis и facialis; 13 – a. transversa faciei; 14 – a. labialis superior; 15 – a. alveolaris inferior; 16 – a. labialis inferior; 17 – соединение между a. mentalisиa. facialis; 18 – a. facialis; 19 – a.submentalis; 20 – a. lingualis; 21 – a. carotis externa; 22 – a. thyreoidea superior; 23 – соединения между a. thyreoidea superior и a. thyreoidea inferior; 24 – a. thyreoidea inferior; 25 – truncus brachiocephalicus; 26 – a. thoracica interna; 27 – a. vertebralis; 28 – truncus thyreocervicalis; 29 – truncus costocervicalis; 30 – a. suprascapularis; 31 – a. transversa colli; 32 – a. intercostalis suprema; 33 – a. cervicalis superficialis; 34 – a. cervicalis ascendens; 35 – a. cervicalis profunda; 36 – a. carotis interna; 37 – соединения между a. cervicalis profunda и a. vertebralis; 38 – a. occipitalis; 39 – соединения между a. vertebralis и a. occipitalis; 40 – соединения между a. cervicalis profunda и a. occipitalis; 41 – a. vertebralis; 42 – a. auricularis posterior; 43 – a. temporalis superficialis; 44 – a. temporalis superficialis (ramus parietalis).
По локализации межсосудистых анастомозов анатомические коллатерали можно разделить на несколько групп.
1. Внутрисистемные или короткие коллатерали, соединяющие между собой сосуды в пределах бассейна какой-либо одной крупной артерии (например, наружной сонной).
2. Межсистемные (длинные) коллатерали соединяют друг с другом бассейны разных сосудов, расположенных в разных областях (например, ветви сонных и подключичных артерий).
3. Внутриорганные коллатерали – соединения между сосудами внутри органа (например, анастомозы между артериальными ветвями в толще грудино-ключично-сосцевидной или жевательной мышцы).
4. Внеорганные коллатерали – соединения между сосудами до их погружения в орган (например, в двубрюшную мышцу).
Наряду с предсуществующими коллатералями особое значение имеют так называемые вновь образующиеся коллатерали. После лигирования основного ствола сложная перестройка и развитие в нормальных условиях не функционирующих внутримышечных артериальных ветвей, vasa vasorum, vasa nervorum происходит лишь к концу второго месяца. Следовательно, при функциональной недостаточности предсуществующих коллатералей возникающая ишемия периферического отдела области компенсируется новообразованными коллатеральными сосудами. Усилением функционирования предсуществующих коллатералей до момента полного раскрытия новообразованных коллатералей можно избежать резко выраженной периферической артериальной недостаточности.
Интенсивность коллатерального кровообращения зависит от анатомических особенностей предсуществующих боковых ветвей:
• диаметра артериальных ветвей;
• уровня отхождения от основного сосуда;
• угла отхождения от основного ствола;
• количества боковых ветвей;
• типа ветвления.
Интенсивность коллатерального кровообращения зависит также:
• от функционального состояния сосудов, прежде всего от тонуса их стенок;
• от выраженности обменных процессов в регионе.
Способствовать поддержанию необходимого уровня обменных процессов в той или иной области можно либо активизируя коллатеральное кровообращение, либо уменьшая потребление тканями поступающего с кровью кислорода.
Особенности наложения лигатур с учетом анатомических факторов
1. Нужно максимально щадить имеющиеся крупные боковые ветви и накладывать лигатуру по возможности ниже уровня их отхождения от основного ствола.
2. Лучшие условия для окольного кровотока создаются при наложении лигатур на участке сосуда с острым углом отхождения боковых ветвей, в то время как тупой угол отхождения боковых сосудов от основного ствола увеличивает гемодинамическое сопротивление.
3. В областях с богатыми сосудами мышцами имеются и наиболее благоприятные условия для коллатерального кровотока и новообразования коллатералей.
Особенности оперативных действий с учетом функционального состояния сосудистой стенки
При наложении лигатур необходимо учитывать и функциональное состояние сосудистой стенки:
1. При контузии стенки артерии, а также при наложении на нее лигатуры происходит раздражение симпатических нервных волокон, являющихся вазоконстрикторами. Это ведет к рефлекторному спазму коллатералей, причем из кровотока выключается наиболее пластичное артериолярное звено сосудистого русла.
2. Поскольку симпатические нервные волокна проходят в наружной оболочке артерий, для устранения рефлекторного спазма коллатералей и максимального раскрытия артериол наиболее простым способом является пересечение стенки артерии вместе с симпатическими нервными волокнами между двумя лигатурами.
3. При пересечении артерии между лигатурами вследствие расхождения ее концов происходит изменение угла отхождения боковых ветвей на более острый, сопровождающееся снижением гемодинамического сопротивления и улучшением коллатерального кровообращения.
После наложения лигатур и пересечения артерии между ними рану послойно ушивают. В послеоперационном периоде необходимо соблюдение следующих условий:
• поддержание комнатной температуры окружающей среды;
• обеспечение состояние покоя для оперированной области.
Доступы и особенности лигирования наружной сонной и язычной артерии описаны в специальном разделе, посвященном топографической анатомии шеи и методике выполнения некоторых оперативных вмешательств.
Временное протезирование
Для восстановления кровотока по артерии диаметром не менее 6 мм на относительно короткий промежуток времени используют метод временного протезирования трубкой из синтетических материалов (полихлорвинила, силикона, полиэтилена и др.) или специальной Т-образной канюлей.
Для этого промытую раствором гепарина трубку вводят в дистальный и проксимальный концы поврежденной артерии. Закрепление временного протеза в просвете концов артерии производят временными лигатурами.
Преимущества метода временного протезирования