Гиповолемический синдром
Гиповолемический синдром – это симптомокомплекс, развивающийся в связи со снижением объема циркулирующей в организме крови.
Этиология и патогенез
Причинами уменьшения объема циркулирующей крови (гиповолемии) являются потери жидкости из организма при массивном кровотечении, многократной рвоте, длительной диарее. Кроме того, при некоторых патологиях происходит перераспределение жидкости – она уходит из кровеносного русла в межклеточное пространство, и также развивается гиповолемия. Причиной накопления жидкости в тканях является снижение онкотического давления крови при нефротическом синдроме, тяжелых поражениях печени, нехватке питания. Механизм развития в таком случае связан с недостаточным содержанием белков в крови. Следующими причинами перераспределительной гиповолемии выступают аллергические и аутоиммунные заболевания, сопровождающиеся повышенной проницаемостью сосудистой стенки. И наконец гиповолемия может быть связана с повышением гидростатического давления в мелких артериальных сосудах или с венозным застоем.
Клинические проявления
Признаки гиповолемии – это побледнение кожи и слизистых оболочек, жажда, снижение температуры тела и диуреза, тахикардия, пульс малого наполнения, слабого напряжения.
Медицинская помощь
1. При кровопотере следует остановить кровотечение, при рвоте или диарее – оказать соответствующую помощь, обеспечить гигиенический уход.
2. Согреть ребенка: тепло укрыть, если больной в сознании, дать теплое питье.
3. При значительной потере жидкости из организма показано восполнение объема циркулирующей крови донорской кровью, белковыми и глюкозо-солевыми растворами.
4. При гиповолемии, связанной с перераспределением жидкости в организме, проводят внутривенные вливания белковых препаратов, плазмозамещающих растворов (декстранов, глюкозо-солевых средств), препаратов, улучшающих микроциркуляцию крови. Противопоказаны мочегонные средства.
5. Лечение основного заболевания.
Глава 3 ЛАБОРАТОРНО-ДИАГНОСТИЧЕСКИЕ ПОКАЗАТЕЛИ
Физические и физиологические показатели здорового ребенка
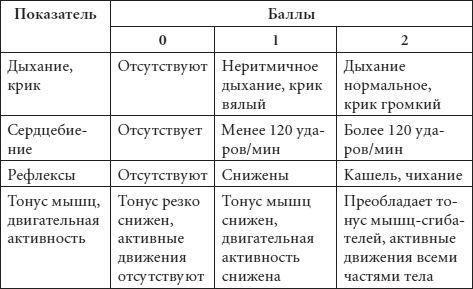
В зависимости от того, на каком сроке беременности произойдет родоразрешение матери, ребенок считается доношенным или недоношенным. Здоровый доношенный ребенок рождается на 38–40-й неделе внутриутробного развития, имеет внешние признаки доношенного ребенка, т. е. соответствующие физические параметры тела, оценку по шкале Апгар в 10 баллов. Она представлена в таблице 1.
Таблица 1 Шкала Апгар 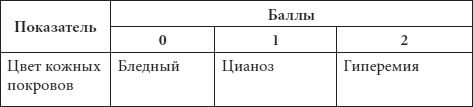
Окончание табл. 1
Физические параметры здоровых детей показаны в таблице 2.
Таблица 2 Показатели физического развития здорового ребенка 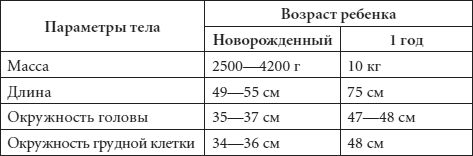
Детский организм интенсивно растет, особенно заметно это на первом году жизни. Прибавка в весе и росте ребенка является важным показателем его физического здоровья и развития и рассчитывается индивидуально по формулам. Для детей в возрасте до 6 месяцев нормальные показатели массы тела (М) рассчитывают по формуле:
...
М (до 6 месяцев) = М (при рождении) + 700 × n,
где n – возраст ребенка в месяцах.
Для детей от 6 месяцев до 1 года нормальные показатели массы тела рассчитываются по формуле:
...
М (6–12 месяцев) = М (при рождении) + 700 × n,
где n – возраст ребенка в месяцах.
Для определения нормальных показателей массы тела ребенка в возрасте от 1 до 10 лет используют следующую формулу:
...
М (1–10 лет) = 10 + 2 n ,
где n – возраст ребенка в годах.
Нормальные показатели массы тела ребенка старше 10 лет определяют по формуле:
...
М (старше 10 лет) = 30 + 4 х ( n – 10),
где n – возраст ребенка в годах.
Нормальная ежемесячная прибавка в росте для ребенка до 3 месяцев составляет 3 см, в 4–6 месяцев – 2,5 см, в 7–9 месяцев – 1,5 см, 10–12 месяцев – 1 см.
Физиологические показатели ребенка (уровень артериального давления, частота пульса и дыхания, стула и мочеиспусканий) отличаются от таковых у взрослых.
Артериальное давление у новорожденного ребенка соответствует 80 и 50 мм рт. ст. Постепенно, с возрастом, оно повышается. Для расчета нормальных показателей систолического артериального давления у детей до 1 года используют формулу:
...
САД (до 1 года) = 70 + n,
где n – это возраст ребенка в месяцах.
В старшем возрасте применяют следующую формулу:
...
САД = 80 + 2 n,
где n – возраст в годах.
...
У маленьких детей определение пульса на периферии затруднительно. Поэтому чаще подсчитывают частоту сердечных сокращений.
Частота сердечных сокращений у новорожденного равна 120–140 ударов/мин, у ребенка в возрасте 6 месяцев – 130–135, в 1 год – 120–125, в 2 года – 110–115, в 3 года – 105–110, в 4 года – 100–105, в 5 лет – 98–100, в 6 лет – 90–95, в 7 лет – 80–90, в 8 лет – 80–85, в 10 лет – 78–85, в 13 лет – 72–80, в 15 лет и старше – 60–80 ударов/мин.
Частота дыхания у новорожденного равна 40–60 дыхательным циклам в минуту, у детей в возрасте 1–2 месяца – 35–48, в 1–3 года – 28–35, в 4–6 лет – 24–26, в 7–9 лет – 21–23, в 10–12 лет – 18–20, в 13–15 лет и старше – 16–18.
В зависимости от возраста ребенка изменяются физиологические показатели его жизнедеятельности. В первый день жизни новорожденный мочится 4–5 раз в сутки, в возрасте до 6 месяцев частота мочеиспусканий составляет 20–25 раз в сутки, в 6–12 месяцев – 15, в 3–5 лет – 10, в 7–8 лет – 6–7, в более старшем возрасте – 5–6 раз в сутки.
Стул у ребенка 1–1,5 месяцев жизни в норме отходит 6 раз в сутки. Затем постепенно становится более редким.
Показатели лабораторных исследований
Исследования крови
Общий анализ
Это исследование заключается в составлении гемограммы – подсчете числа форменных элементов крови (эритроцитов, лейкоцитов и тромбоцитов) и определении их процентного соотношения, а также содержания гемоглобина в единице объема крови и скорости оседания эритроцитов (СОЭ). Средние нормальные показатели общего анализа крови в различных возрастах представлены в таблице 3. В зависимости от методов исследования показатели нормы могут иметь отличия. Для исследования пробу крови берут утром натощак.
Таблица 3 Гемограмма здорового ребенка 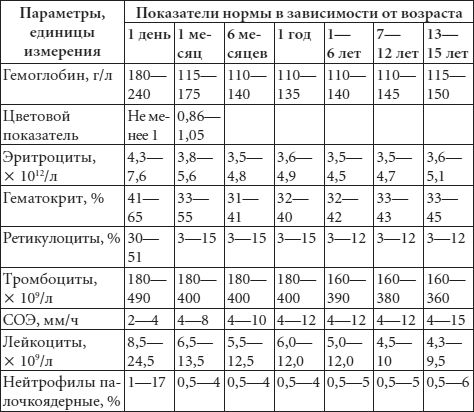
Окончание табл. 3
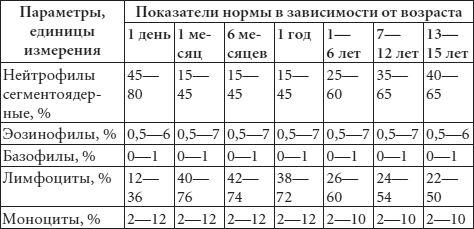
При расшифровке гемограммы имеют значение отклонения от нормы показателей общего анализа крови.
Снижение уровня гемоглобина является признаком кровотечения, анемии, заболеваний почек и органов кроветворения (красного костного мозга).
Повышенное содержание гемоглобина в единице объема крови может наблюдаться при обезвоживании организма. Цветовой показатель отражает содержание гемоглобина в 1 эритроците.
Эритропения – снижение числа эритроцитов в крови. Выявляется при анемии, потерях крови, хронических воспалительных заболеваниях.
Эритроцитоз – повышенное содержание эритроцитов в крови. Характерен для обезвоживания организма, гемоглобинопатий, злокачественных заболеваний крови, патологий, сопровождающихся дыхательной или сердечной недостаточностью.
Гематокрит – это соотношение объема плазмы крови и объем эритроцитов, выраженное в процентах. При обезвоживании организма, эритроцитозе показатели гематокрита повышаются. При анемиях, избыточной инфузионной терапии они снижаются.
Ретикулоцитоз – увеличение числа незрелых эритроцитов. Наблюдается при хронических кровотечениях.
Ретикулопения – уменьшение количества незрелых эритроцитов. Может отмечаться при заболеваниях крови, в том числе при анемиях.
Тромбоцитопения – снижение числа тромбоцитов в крови, указывает в первую очередь на патологию свертывающей системы крови. Однако может выявляться и при инфекционных заболеваниях, раке, лечении некоторыми лекарственными препаратами (антибиотиками).
Тромбоцитоз – повышение числа тромбоцитов в крови. Характерен для воспалительных процессов, рака, анемий.