Всего за 69.9 руб. Купить полную версию
Литературные данные свидетельствуют о развитии синдрома вегетососудистой дистонии при хронической аутоинтоксикации организма, потому в качестве косвенного показателя аутоинтоксикации мы использовали данные кардиоинтервалографии у пациентов с НБЗ (Мартынов В. Л., 2006). Синдром вегетативной дистонии по данным кардиоинтервалографии был выявлен у 118 из 128 пациентов (92 %). Клинически синдром вегетативной дисфункции проявлялся повышенной утомляемостью (92 %), головокружением (72 %), сердцебиением (65 %), головными болями (74 %), гипергидрозом (66 %), вазомоторной лябильностью (66 %). Вегетативный тонус большинства больных изменялся в сторону симпатикотонии (98 %). У 73 пациентов (57 %) отмечалось умеренное повышение симпатического тонуса, у 26 (20 %) – выраженное повышение симпатического тонуса и только у 3 пациентов (2 %) преобладала парасимпатическая активность.
Синдром вегетативной дистонии до и после баугинопластики оценен у 57 пациентов. По данным кардиоинтервалографии исчезновение признаков вегетативной дисфункции отмечено у 37 пациентов (65 %, p< 0,001), а у 10 пациентов (17 %) отмечено уменьшение его выраженности. Чувство сердцебиения исчезло у 46 (80 %), оно уменьшилось у 37 (65 %) больных; головокружение перестало беспокоить 43 (74 %), уменьшилось у 9 (16 %); потемнение в глазах не отмечают 43 (76 %), эта жалоба стала менее выражена у 9 (16 %) пациентов.
Аутоинтоксикация в развитии неалкогольного стеатогепатита. Некоторые авторы (Кучерявый Ю. А., 2013; Wu W. C., 2008) приходят к заключению, что ведущим фактором развития неалкогольного стеатогепатита (НАСГ) является СИБР. Так вторичный НАСГ, как правило, индуцируется внешними воздействиями, наиболее значимые из которых являются: синдром мальабсорбции и синдром избыточного бактериального роста (СИБР) в тонкой кишке (Ивашкин В. Т., 2000). В основе теории развития воспаления в печени лежит разобщение процессов окисления и фосфорилирования под воздействием избыточного поступления свободных жирныхкислот (СЖК) в гепатоцит посредством реализации "двух ударов" по гепатоциту. "Первый удар" сводится к избыточному поступлению свободных жирных кислот (СЖК) в печень, что приводит к развитию стеатоза, "второй удар" – оксидативный стресс, развивающийся в результате гиперактивации перекисного окисления липидов (ПОЛ) (Кучерявый Ю. А., 2013).
Основные патогенетические механизмы характерные для СИБР (нарушение кишечного барьера и повышение проницаемости стенки кишки для эндотоксинов и бактерий) признаны первичными в развитии эндотоксемии (Кучерявый Ю. А., 2013). Литературные данные указывают, что пациенты с НАСГ имеют повышенную проницаемость кишечной стенки, за счет повреждения плотных белковых контактов эпителиоцитов тонкой кишки, что создает необходимые условия для транслокации эндотоксина через кишечную стенку, попадание его в систему воротной вены и далее непосредственно в паренхиму печени.
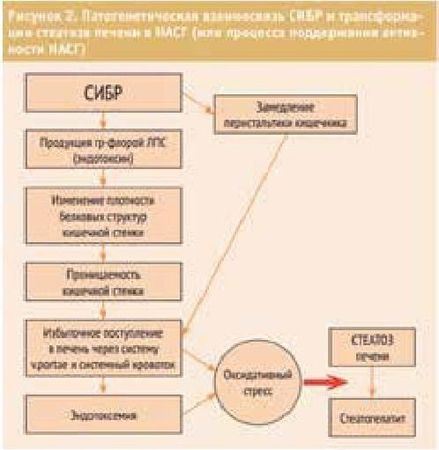
Кучерявый Ю. А. (2013) схематизировал патогенетический каскад развития НАСГ при СИБР, приводим эту схему (таблица 2).
Также автор указывает что, частота трансформации НАСГ в цирроз печени в течение 10 лет достигает 7 %, а это повышает риск развития гепатоцеллюлярной карциномы (Adams L. A., 2010).
Таблица 2
Патогенетический каскад развития НАСГ при СИБР
Аутоинтоксикация в развитии АБП. Гипотеза о существенной роли СИБР в развитии алкогольной болезни печени (АБП) (Gabbard S. L., 2014) была подтверждена на экспериментальных моделях (Yan A. W., 2011; Bull-Otterson L., 2013) и в клинических исследованиях (Bode J. C., 1984). СИБР увеличивает метаболизм эндогенного и экзогенного алкоголя (этанола), в результате чего увеличивается концентрация ацетальдегида в просвете кишечника и в портальной крови (Baraona E., 1986; Väkeväinen S., 2000; Visapää J. P., 2002). Употребление алкоголя увеличивает уровень эндотоксинэмии (Wei Zh., 2014), в результате повышенной проницаемости кишечной стенки.
Доказано, что у пациентов принимающих алкоголь увеличена проницаемость кишечной стенки к полиэтиленгликолю, лактулозе, маннитолу и 51CrEDTA (Bjarnason I., 1984; Keshavarzian A., 1994; Keshavarzian A., 1999; Parlesak A., 2000). Rao R. K. (2004) зарегистрировал высокий уровень эндотоксемии у пациентов с АБП. В экспериментах на животных концентрация пероксидазы лошади в крови была увеличена и коррелировала с алкоголь связанной эндотоксемией (Enomoto N., 2002; Forsyth C. B., 2009; Mathurin P., 2000; Keshavarzian A., 2001, 2009). Липополисахарид, введенный перорально, определялся в крови у мышей с острым опьянением в отличие от контроля (Lambert J. C., 2003).
Кроме того, выявлена корреляция между уровнем эндотоксемии, фактором некроза опузоли (TNF-α) и тяжестью АБП (Fujimoto M., 2000; Hanck C., 1998; Urbaschek R., 2001). Эндотоксины (ацетальдегид, бактериальная ДНК, пептидогликан, флагеллины) в портальном кровотоке активируют печеночные клетки Купера (Kupffer) через рецептор подобный белок viaToll 4 . Активация провоспалительного цитокинового пути привлекает большое количество нейтрофилов и моноцитов в ткань печени (Szabo G., 2010; Francés R., 2004). Отмечается взаимоотягощающий эффект различных эндотоксинов на печень. Так, бактериальная ДНК (TLR 9 ) делает чувствительной печень к вызванному эндотоксином повреждению (Romics L., 2004), прием этанола увеличивал концентрацию пептидогликана, который способствовал большему повреждению печени (Gustot T., 2006; Purohit V., 2008).
Алкоголь приводит к расширению пула протеобактерий в ЖКТ, неторые исследователи (Harnisch J. P., 1989; Cericco M., 1996) описывали оппортунистические инфекции Corynebacterium (Actinobacteriaphylum) у людей с АБП. Матаболизм внутрипросветного алкоголя Escherichia coli реализует через алкогольдегидрогеназу (Salaspuro V., 1999) и через каталазный путь (Tillonen J., 1998), образующийся в результате ацетальдегид разрушает межклеточные белковые мостики слизистой оболочки. Таким образом, реализуя феномен бактериальной транслокации при СИБР.
Бактериальная транслокаци при СИБР. Рассмотрим следующий патогенетический механизм. Бактериальная транслокация – это пассаж микроорганизмов и их продуктов из кишечника в мезентериальные лимфатические узлы и в другие внекишечные среды (Wiest R., 2005; Wei Zh., 2014). Этот процесс может происходить и у здорового человека, не приводя к клинически значимым последствиям.
Бактериальная транслокация в развитие цирроза печени. Роль бактериальной транслокации при СИБР наглядно продемонстрирована у пациентов с циррозом печени (ЦП) отягощенным СИБР тонкой кишки. Создание доказательной экспериментальной модели (Lichtman S. N., 1990; Napolitano L. M., 1995; Sánchez E., 2005) и результаты более крупных доказательных исследований, проведенных на людях (Jun D. W., 2010; Pande C., 2009; Casafont Morencos F., 1996), свидетельствуют о взаимосвязи этих заболеваний. У больных ЦП в рамках портальной энтеропатии возникает отек слизистой кишечника, который ведет к ее гипоксии, в дальнейшем к воспалению, оксидативному стрессу, усилению перекисного окисления липидов в клетках реснитчатого эпителия и дезинтеграции слизистой. Морфологически можно наблюдать толстостенные расширенные капилляры, отек собственной пластинки, фибромускулярную пролиферацию и разобщение плотных межклеточных контактов, через которые, как считают исследователи, и возможна транслокация бактерий во внекишечные среды (Hashimoto N., 2002), что является существенным фактороом развития осложнений (Bellot P., 2013).
Пассаж микроорганизмов из кишечника в мезентериальные лимфатические узлы может усугублять гемодинамические нарушения у пациентов с ЦП (Heuman D. M., 2004). Это укладывается в рамки так называемого гипердинамического типа кровообращения, который характеризуется спланхнической и системной вазодилатацией (Ивашкин В. Т., 2009; Martell M., 2010) и реализуется портальной гипертензией (Bauer T. M., 2001). Полученные данные (Жаркова М. Д., 2012) позволяют предположить, что гемодинамические нарушения у больных циррозом начинаются задолго до инфицирования асцитической жидкости.
Развитие инфекционных осложнений у таких пациентов без сомнения отрицательно влияет на выживаемость больных (Martell M., 2010; Mathurin S., 2010). Летальность в группе обследуемых с ЦП инфекционными осложнениями выше (≈30 %) по сравнению с пациентами без бактериальных инфекций (≈12 %). Бактериальные инфекции, по результатам проведенных исследований (Chang C. S., 1998; Lata J., 2009; Pande C., 2009), оказались одним из независимых факторов, определяющих жизненный прогноз и продолжительность госпитализации у пациентов с ЦП и СИБР. Следует отметить, что возбудителя инфекции удается определить в 50–70 % случаев (Буеверов А. О., 2003; Fernandez J., 2002). Выявлено, что наличие синдрома избыточного бактериального роста в кишечнике, определяемого в начале заболевания, также отрицательно сказывается на выживаемости больных циррозом в течение двенадцати месяцев (Lata J., 2009).